Avance en polilaminina: ¿puede este descubrimiento brasileño revertir finalmente la lesión de la médula espinal?
El video dura solo treinta segundos, pero fue suficiente para detener el tiempo para millones. Un hombre llamado Bruno, paralizado desde 2018, se para al pie de una escalera y comienza a subir, sin exoesqueleto, sin robótica, solo sus propios músculos disparando. Para internet, fue un milagro viral; para la comunidad científica, fue una imposibilidad biológica. Pero esto no es magia.
Este análisis en profundidad del avance de Polilaminina expone la realidad de una terapia brasileña que está reescribiendo las reglas de la neuro-regeneración. Ahora, con una aprobación regulatoria histórica en enero de 2026, la “cura” es finalmente real. Aun así, una desgarradora letra pequeña legal ha dejado a millones de pacientes esperanzados esperando al otro lado de una puerta cerrada.
Puntos Clave
- La ciencia: La Polilaminina crea un “puente molecular” en la médula espinal, guiando el recrecimiento de neuronas al imitar el ambiente embrionario
- Los resultados: En un estudio piloto, el 100% de los pacientes agudos recuperaron movimiento voluntario. Los ensayos veterinarios también mostraron recuperación de la marcha en perros crónicamente paralizados
- El obstáculo: Los nuevos ensayos de 2026 están aprobados solo para lesiones agudas (<72 horas), dejando a pacientes crónicos esperando datos de seguridad
- Contexto global: A diferencia de Neuralink (chips) o células madre, esta es una reparación biológica estructural única desarrollada completamente en Brasil
- El desafío: La producción requiere recolectar placentas humanas, haciendo que la producción masiva global sea un desafío logístico importante
Detrás de los Titulares: La Búsqueda de 25 Años
La historia de la recuperación de Bruno no comenzó en las redes sociales. Comenzó hace veinticinco años en un laboratorio tranquilo de la Universidad Federal de Río de Janeiro (UFRJ). La Dra. Tatiana Coelho de Sampaio no buscaba fama; estaba cazando una sola molécula llamada Polilaminina.
Mientras el mundo aplaudía el clip viral, una batalla compleja se desarrollaba en los pasillos del regulador de salud de Brasil, ANVISA. La agencia finalmente dio luz verde a ensayos clínicos humanos este mes, legitimando la ciencia pero creando una división radical. La aprobación es estrictamente para lesiones agudas (menos de 72 horas), excluyendo a los mismos pacientes crónicos que hicieron el video viral. Esta es la historia interna de esa tensión: la colisión de un genuino triunfo científico con la realidad desesperada de aquellos esperando una cura.
Esta es la historia interna de la Polilaminina: la ciencia, la lucha y la compleja realidad detrás de los titulares.
El Fantasma en la Máquina
Para entender por qué la Polilaminina es revolucionaria, primero tenemos que entender por qué las lesiones de la médula espinal son tan notoriamente permanentes.
El cuerpo humano es generalmente excelente sanando. Rompe un hueso y se une de nuevo. Corta tu piel y se sella. Pero el Sistema Nervioso Central (SNC), el cerebro y la médula espinal, es diferente. Está diseñado evolutivamente para protegerse del caos.
Cuando la médula espinal se corta, la reacción inmediata del cuerpo es pánico. La inflamación inunda el sitio. Para evitar que el daño se propague, células especializadas llamadas astrocitos se apresuran y forman una pared densa e impenetrable conocida como “cicatriz glial”. Esta cicatriz salva tu vida al sellar la brecha, pero también sella tu destino. Actúa como una barrera química y física. Cualquier neurona que intente crecer a través de este espacio golpea la cicatriz, se confunde con señales químicas hostiles y eventualmente se retrae o muere.
Durante décadas, los científicos lanzaron todo contra esta pared. Probaron células madre para reemplazar las neuronas muertas. Probaron enzimas para disolver la cicatriz. Probaron implantes eléctricos para conectar la señal. Si bien ha habido éxitos incrementales, nada ha restaurado consistentemente una conexión biológica robusta en humanos.
Entra la Dra. Tatiana Coelho de Sampaio
A fines de la década de 1990, mientras gran parte del mundo estaba obsesionado con el potencial recién descubierto de las células madre, la Dra. Sampaio estaba mirando algo más simple: el camino, no el auto. Se enfocó en la Laminina, una proteína abundante en la placenta humana y el embrión en desarrollo.
En el útero, la Laminina es la “autopista” que les dice a las neuronas en crecimiento a dónde ir. Proporciona una pista pegajosa y cómoda que anima a las fibras nerviosas a extenderse. ¿El problema? En adultos, la Laminina es fluida e inestable. Si la inyectas en una lesión espinal, se lava o se degrada antes de que pueda hacer algo bueno.
El momento “Eureka” de la Dra. Sampaio no fue descubrir la proteína, sino descubrir cómo congelarla en el tiempo.
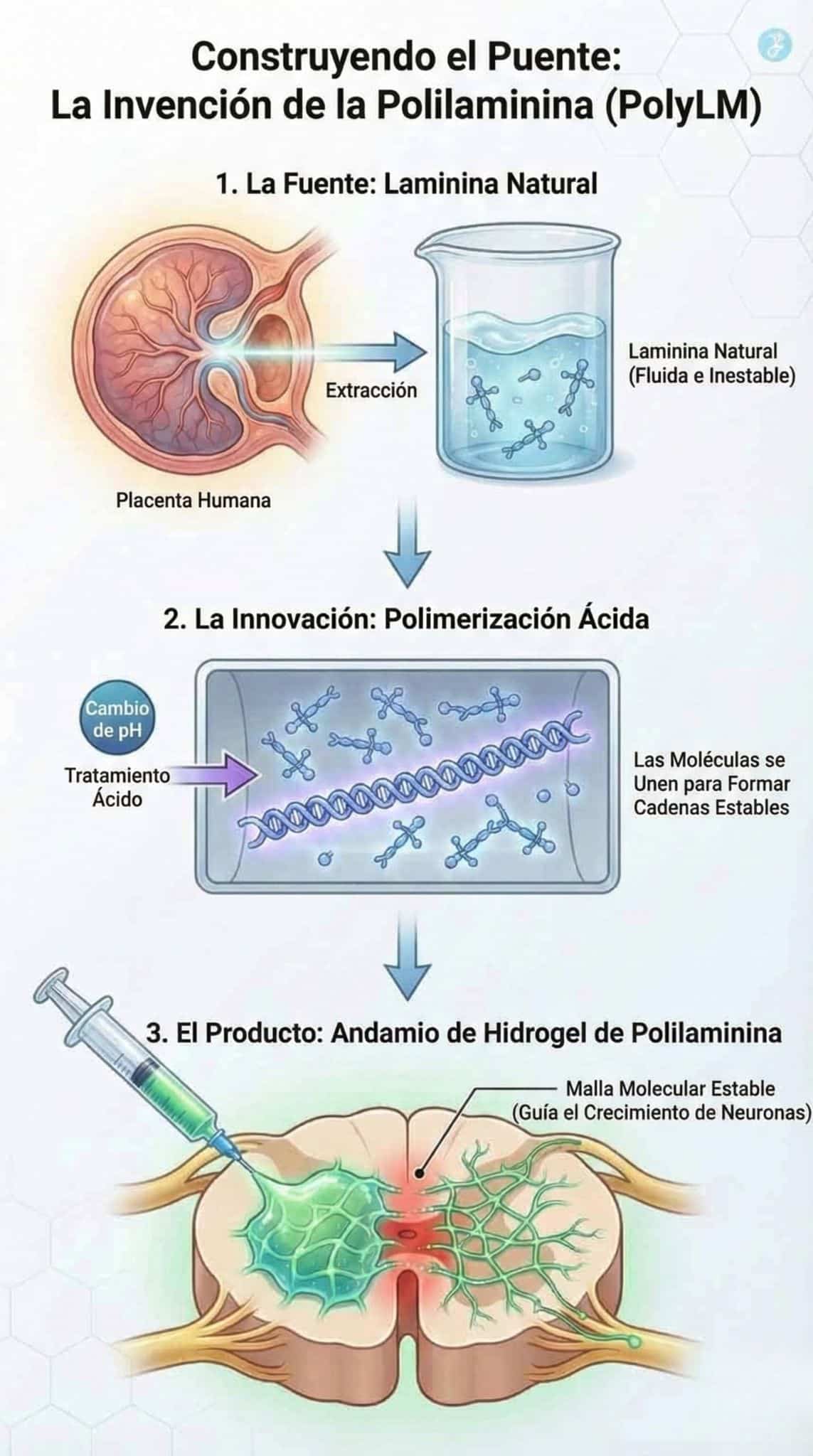
La Invención de la Polilaminina
El avance en la UFRJ fue un proceso de polimerización. Al tratar la molécula natural de Laminina con un proceso ácido específico, el equipo descubrió que podían hacer que las moléculas se unieran, formando largas cadenas estables. Llamaron a esta super-molécula Polilaminina (PolyLM).
Cuando se inyecta en una lesión espinal, la PolyLM no se lava. En cambio, se autoensambla en un hidrogel: una malla molecular estable que imita el ambiente del cerebro embrionario.
El Mecanismo del “Caballo de Troya”
La Polilaminina funciona engañando a las neuronas del cuerpo. Cuando una fibra nerviosa cortada encuentra esta malla de PolyLM, recibe una señal química que anula la señal de “alto” de la cicatriz glial. La neurona piensa: “Conozco esta superficie. Esto se siente como el útero. Es seguro crecer aquí”.
Los resultados en las pruebas tempranas fueron sorprendentes porque la PolyLM logró tres cosas simultáneamente que otras terapias no pudieron:
- Neuroprotección: Redujo la inflamación masiva que generalmente mata a las neuronas sobrevivientes en los días posteriores a un accidente
- Angiogénesis: Promovió el crecimiento de nuevos vasos sanguíneos, asegurando que el tejido en curación tuviera oxígeno
- Regeneración Axonal: Más importante aún, actuó como una guía física. Las neuronas crecieron a través de la lesión, reconectándose con el tejido del otro lado
Esto no se trataba de poner nuevas células (como la terapia con células madre); se trataba de construir un puente para que las propias células del paciente pudieran cruzar el valle de la muerte.
| Característica | Terapia con Células Madre | Polilaminina (PolyLM) |
| Objetivo Principal | Reemplazar células muertas con nuevas | Reparar el ambiente/estructura |
| Mecanismo | Reemplazo biológico | Andamiaje biomimético y guía |
| Desafío Principal | Rechazo, formación de tumores y crecimiento descontrolado | Obtención de materia prima (placenta), estabilidad |
| Estado (Brasil) | Experimental/Varias etapas | Ensayos Clínicos Fase 1/2 Aprobados (2026) |
Los Datos Clínicos: Realidad versus Esperanza
La ciencia es lenta, pero los resultados hablan fuerte. Los videos virales que surgieron en 2025 provienen de un estudio piloto de “uso compasivo” realizado alrededor de 2018. Este no fue un ensayo clínico formal y doble ciego, sino una medida desesperada para casos desesperados. Para separar el bombo viral de la realidad científica, debemos mirar los puntos de datos específicos generados por la UFRJ. La evidencia se divide en dos categorías distintas: Animal (Crónico) y Humano (Agudo).
Ensayos en Animales: La Esperanza Crónica
La evidencia más fuerte de que la Polilaminina puede tratar lesiones antiguas proviene de la medicina veterinaria. El equipo de la Dra. Sampaio trató una cohorte de perros con paraplejia crónica, lo que significa que habían estado paralizados durante meses o años antes del tratamiento.
El resultado: Un número significativo de estos perros recuperó la capacidad de caminar.
La significancia: Esto prueba que la “cicatriz glial” (la pared que bloquea el crecimiento nervioso) no es permanente. La Polilaminina pudo remodelar el tejido cicatricial y guiar a las neuronas a través de él, incluso mucho tiempo después de la lesión inicial. Este es el ancla científica para la esperanza que tienen los pacientes humanos crónicos.
Ensayos Humanos (Fase 1/Piloto): La Realidad Aguda
El equipo médico administró Polilaminina a ocho pacientes. Estas no eran lesiones menores; fueron clasificadas como transecciones “completas” de médula espinal. En medicina de trauma estándar, el pronóstico para tales pacientes es sombrío. La recuperación espontánea de la función motora ocurre en aproximadamente el 15% de los casos, y generalmente es mínima, tal vez un movimiento de un dedo del pie o algún retorno de sensación.
- Sujetos: 8 pacientes con lesiones “completas” de médula espinal
- Momento: Crucialmente, fueron tratados dentro de las 72 horas de su accidente (Agudo)
- El resultado: Dos pacientes murieron por trauma relacionado con el accidente. De los seis sobrevivientes, el 100% recuperó algún control motor voluntario
- Seguridad: El estudio confirmó el objetivo principal de la Fase 1: el medicamento es seguro. No hubo reacciones adversas como tumores o rechazo, que son riesgos comunes en las terapias con células madre
La Advertencia Crucial
Es vital moderar las expectativas. “Regeneración” no significa que un paciente se levante y corra un maratón al día siguiente.
La realidad de la recuperación: Tanto en perros como en humanos, el retorno de la función fue gradual. Los nervios se reconectaron, pero los músculos estaban atrofiados y el cerebro había “olvidado” cómo caminar.
El papel de la rehabilitación: El “milagro” requirió meses de intensa terapia física para reentrenar las vías neuronales. La Polilaminina proporcionó el hardware (el cable), pero el paciente todavía tenía que reinstalar el software (los patrones de movimiento) a través del trabajo duro.
Bruno Drummond, el paciente ahora famoso en las redes sociales, fue uno de los sobrevivientes. No solo recuperó la sensación; recuperó la capacidad de conducir los músculos de sus piernas. La terapia no lo hizo “perfecto”; la rehabilitación fue agotadora y tomó años, pero le dio el hardware biológico con el que trabajar.
“Cambia el paradigma”, dijo la Dra. Sampaio en una entrevista pasada con medios brasileños. “No solo estamos manejando una discapacidad. Estamos revirtiendo el evento biológico de la parálisis”.
El Fallo de ANVISA: Enero 2026
Esto nos lleva al día de hoy. El 6 de enero de 2026, la Agencia Reguladora de Salud de Brasil (ANVISA) emitió la autorización que cambió todo. Aprobaron el Ensayo Clínico de Fase 1/2.
Pero la aprobación vino con límites estrictos, diseñados para proteger a los pacientes pero destinados a frustrar al público.
Los Criterios de Inclusión
El nuevo ensayo no está abierto para todos. Es despiadadamente específico:
- Ventana de lesión: Debe ser tratado dentro de las 72 horas del accidente
- Ubicación de la lesión: Región torácica (vértebras T2 a T10)
- Edad: Adultos (18-72)
- Condición: Clínicamente estable
¿Por Qué Excluir Pacientes Crónicos?
Para el profano, esto se siente cruel. Para el regulador, es una necesidad ética. En una lesión aguda (fresca), el ambiente es caótico pero fluido. La cicatriz aún no se ha formado. Probar la seguridad aquí es el primer paso. Si inyectas una nueva sustancia experimental en un paciente crónico que ha estado estable durante 10 años, y algo sale mal (por ejemplo, infección, tumor, reacción adversa), podrías quitarle la poca independencia que le queda.
Además, desde una perspectiva de datos científicos, los ensayos agudos son más “limpios”. Si tratas una lesión fresca y el paciente camina, sabes que es el medicamento. Si tratas a un paciente crónico que ha estado haciendo rehabilitación durante 10 años, las variables son más confusas.
La lógica de ANVISA es: Prueba que es seguro en los casos frescos primero. Si eso funciona, entonces, y solo entonces, abrimos la puerta a los millones crónicos.
La Carrera Global: Polilaminina versus El Mundo
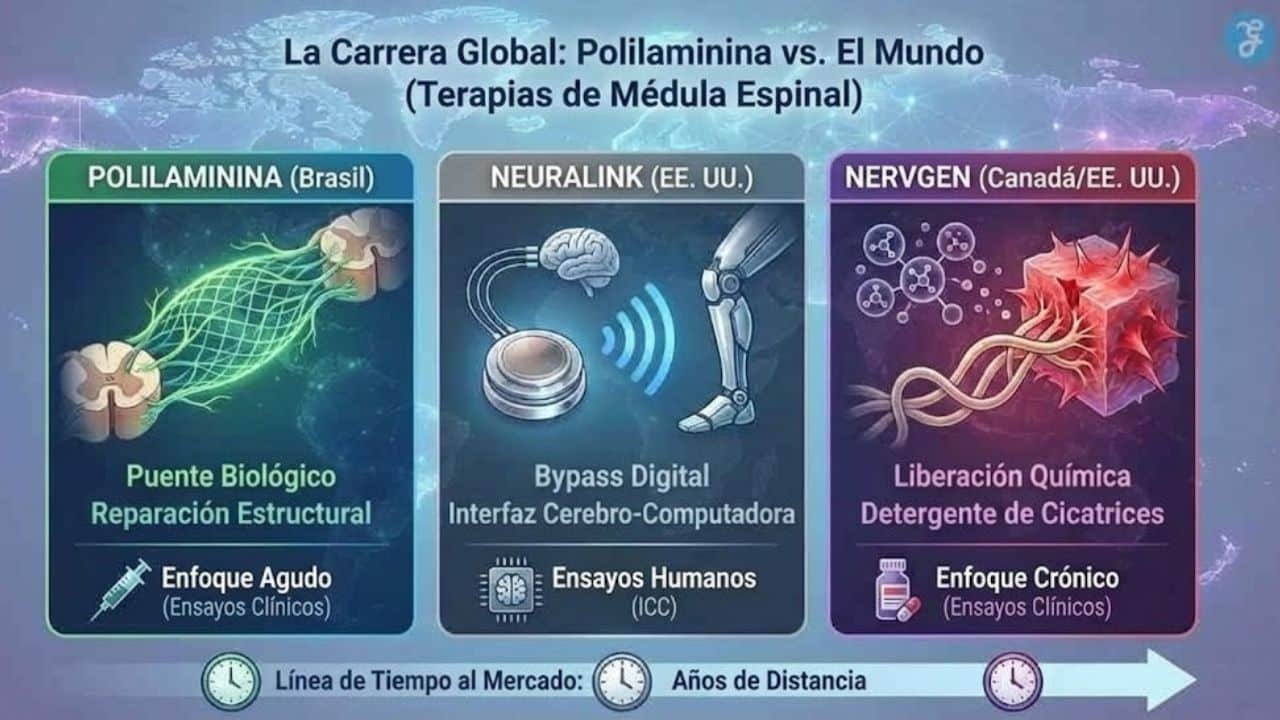
Brasil no está solo en la carrera para curar la parálisis. Para entender la importancia de la aprobación de ANVISA, uno debe mirar la competencia.
Actualmente, el rival principal de la Polilaminina es NVG-291, un medicamento desarrollado por la firma canadiense de biotecnología NervGen. Los dos medicamentos representan filosofías opuestas. NVG-291 actúa como un “detergente molecular”, eliminando las señales químicas en el tejido cicatricial que les dicen a las neuronas que dejen de crecer. La Polilaminina, en contraste, actúa como un “puente molecular”, pavimentando un nuevo camino sobre el daño.
La distinción es crítica para los pacientes. NervGen está actualmente probando su medicamento en pacientes crónicos (aquellos lesionados hace hasta 10 años), atacando agresivamente el mercado que los reguladores de Brasil han considerado prohibido por ahora.
Mientras tanto, en Estados Unidos, Neuralink (la compañía de Elon Musk) está persiguiendo una solución digital: evitando la lesión biológica por completo con chips.
El veredicto: Mientras que Neuralink ofrece una solución tecnológica alternativa, y NervGen ofrece una liberación química, la Polilaminina permanece única como una reparación biológica estructural. Es la única terapia que intenta reconstruir físicamente la “autopista” de la médula espinal usando los propios planos embrionarios del cuerpo.
Cómo Se Compara: Un Vistazo
Para entender la singularidad de la Polilaminina, debemos compararla con los otros dos pesos pesados en el campo: Neuralink de Elon Musk y las “Moléculas Danzantes” de la Universidad Northwestern.
| Característica | Polilaminina (Brasil) | Neuralink (EE.UU.) | “Moléculas Danzantes” (EE.UU.) |
| Enfoque | Reparación Biológica | Bypass Digital | Mimetismo Sintético |
| Mecanismo | Usa proteína natural (placenta) para cerrar la brecha | Usa un microchip para transmitir señales cerebrales directamente a dispositivos/extremidades | Usa nanofibras sintéticas para imitar proteínas y señalizar células |
| Invasividad | Baja (Inyección única) | Alta (Cirugía cerebral/Implante) | Baja (Inyección única) |
| Estado | Ensayos Clínicos Fase 1/2 (Agudo) | Ensayos Humanos (interfaz BCI) | Designación de Medicamento Huérfano de FDA (Preclínico/Temprano) |
| Ventaja | Integración Natural: El cuerpo reconoce la proteína. Sin baterías ni cables | Control Inmediato: evita completamente la lesión | Escalabilidad: El material sintético es más fácil de producir en masa que la placenta |
Por Qué El Enfoque de Brasil Es Único
Neuralink es una solución “protésica”; te da una forma de operar a pesar de la lesión. La Polilaminina es una solución “restaurativa”; intenta arreglar la lesión misma. A diferencia de las “Moléculas Danzantes”, que son sintéticas, la Polilaminina usa el material biológico exacto (Laminina) que la naturaleza usa para construir el sistema nervioso en primer lugar, potencialmente ofreciendo un “lenguaje” más compatible para nuestras células.
El “Valle de la Muerte”: Fabricación y Logística
¿Por qué tomó 25 años? Si los resultados son tan buenos, ¿por qué esto no estaba en hospitales hace una década? La respuesta radica en la realidad poco glamorosa de la biomanufactura.
La Polilaminina no es un químico sintético que puedas mezclar en una cuba como la Aspirina. Es un producto biológico. Su material fuente es la placenta humana. Para tratar a un solo paciente, necesitas una cantidad específica de Laminina purificada. Para tratar a miles, necesitas una cadena de suministro que rivalice con el sistema de donación de sangre de la Cruz Roja.
- Recolección: Necesitas una red de salas de maternidad para recolectar placentas (que generalmente son desecho médico)
- Detección: Cada placenta debe ser probada para VIH, Hepatitis y otros patógenos
- Extracción: El tejido debe ser procesado para extraer la proteína Laminina
- Polimerización: El proceso propietario (propiedad de UFRJ y Cristália) lo convierte en PolyLM
- Esterilización: Debe hacerse seguro para inyección en la médula espinal, un área altamente sensible
Durante años, el proyecto languideció en lo que los inversores llaman el “Valle de la Muerte”: la brecha entre un resultado exitoso de laboratorio académico y la financiación masiva necesaria para construir una fábrica. El punto de inflexión fue la asociación con Cristália, un gigante farmacéutico brasileño conocido por su audacia en la innovación local. Cristália apostó por el proyecto, invirtiendo millones para construir el proceso industrial requerido para escalar esto.
La Colisión de Ciencia versus Bombo
La saga del avance de la Polilaminina está ahora entrando en su fase más peligrosa: la colisión de Ciencia versus Bombo.
El Problema del “Club de Compradores de Dallas”
Con el éxito viral de la historia de Bruno, Brasil probablemente verá una ola de “judicialización” de la salud. Pacientes con lesiones crónicas pueden demandar al estado o la universidad, exigiendo acceso al medicamento bajo leyes de “Derecho a Intentar” o motivos de uso compasivo. Esto coloca a los investigadores en un vínculo ético imposible: quieren ayudar, pero distribuir el medicamento fuera del ensayo podría contaminar los datos y hacer que todo el proyecto sea cerrado por los reguladores.
El Foco Global
Hasta hace poco, esta era una historia brasileña. Ahora, es global. La FDA de EE.UU. y la EMA europea están observando de cerca. Si el ensayo brasileño de Fase 1/2 replica la tasa de éxito del 100% del estudio piloto, veremos una carrera internacional para licenciar la tecnología. Esto plantea preguntas de soberanía biológica. La tecnología es brasileña. La materia prima (placentas) es brasileña. ¿Será el medicamento final asequible para los brasileños, o será licenciado a un conglomerado global y vendido de vuelta con una prima?
El Cuello de Botella de Fabricación
Incluso si el ensayo es un éxito, la cadena de suministro de placentas es un factor limitante. La biología sintética, crear Laminina en levadura o bacterias, es el próximo obstáculo necesario. La investigación está en curso, pero actualmente, la “cosa real” todavía se requiere para que la polimerización funcione correctamente.
El camino por delante [Cronología]
Con la aprobación de ANVISA en enero de 2026, el tiempo ha comenzado oficialmente. Aquí está la hoja de ruta realista para lo que sucederá a continuación:
- 2026-2027: Ensayos de fase 1/2 (El paso actual)
- Objetivo: Confirmar la seguridad y eficacia en un grupo más amplio de pacientes agudos (lesiones T2-T10 en un plazo de 72 horas).
Restricción: Esta fase está estrictamente controlada. No se admitirá a pacientes crónicos por el momento. Los datos de esta fase son necesarios para demostrar que la inyección no causa daño en una lesión reciente.
- Objetivo: Confirmar la seguridad y eficacia en un grupo más amplio de pacientes agudos (lesiones T2-T10 en un plazo de 72 horas).
- 2028+: Pruebas de la fase 3 (El gran obstáculo)
- Objetivo: Este es el estudio multicéntrico masivo necesario para la aprobación final del fármaco. Involucrará a cientos de pacientes en diferentes hospitales.
- La brecha de financiación: Esta fase cuesta decenas de millones de dólares. Si bien la UFRJ y la Faperj (financiación estatal) han llevado la iniciativa hasta ahora, se necesitarán socios globales o una inversión gubernamental masiva para financiar un ensayo de esta magnitud.
- La pregunta “crónica”:
- Si la Fase 1/2 tiene éxito en pacientes agudos, el equipo probablemente solicitará una designación de “terapia innovadora” o un ensayo paralelo para pacientes crónicos, basándose en los datos exitosos de los perros. Este es probablemente el momento más temprano (dentro de 2 a 3 años) en que los pacientes crónicos podrían acceder legalmente al fármaco en un entorno de ensayo.
Palabras Finales: Un Amanecer Cauteloso
Durante veinticinco años, la Dra. Tatiana Coelho de Sampaio trabajó en silencio en la UFRJ, alimentada no por millones de biotecnología sino por financiamiento público y una creencia obstinada de que la médula espinal puede repararse a sí misma. Hoy, el secreto ha salido, y las imágenes de Bruno caminando son prueba indeleble.
Para los pacientes crónicos, la espera es dolorosa, complicada por la cautela regulatoria que actualmente restringe el medicamento a casos agudos. Sin embargo, el paradigma ha cambiado. Este avance de Polilaminina prueba que la espera ya no es por un milagro que ya ha sucedido en el laboratorio. La espera ahora es simplemente para que los ensayos de seguridad se pongan al día con la ciencia. El puente ha sido construido; ahora, la humanidad debe aprender a cruzarlo de manera segura.




